HR阳性、HER2阳性乳腺癌的治疗策略
医脉通 2025.09.03

心内前沿
10条内容
HR阳性、HER2阳性乳腺癌的治疗策略
引言:为什么值得特别关注 HR⁺/HER2⁺ 乳腺癌(TPBC)?
在所有乳腺癌亚型中,HR⁺/HER2⁺——即同时表达雌激素受体/孕激素受体(ER/PR)并伴有 HER2过表达的“三阳性乳腺癌”(TPBC)——显得格外“棘手”:
1. 并不罕见
• 流行病学数据显示,TPBC 约占所有乳腺癌病例的9%[1],相当于每10位乳腺癌患者就有1位属于这一亚型。
• 患者多在45–75岁(围绝经及绝经期)被确诊,临床上并非罕见[2]。
2. “双通路驱动”带来的治疗难题
• 激素依赖性:ER/PR 阳性意味着内分泌治疗理论上有效;
• HER2驱动性:HER2扩增又提示需要强效的HER2靶向阻断;
• 两条信号轴相互交叉、彼此“救火”——单纯抑制其中一条往往难以获得持久控制,耐药发生更快。
3. 临床表现“矛盾”
• 生物学侵袭性高,复发风险高于Luminal A;
• 但与单纯HER2阳型相比,整体预后却略占优势。
• 这种“进攻性强+预后尚可”的矛盾,使得精准、个体化治疗尤显重要。
TPBC是“激素通路与HER2通路”双重驱动的复杂亚型,既常见又颇具挑战,需要整合 HER2靶向 + 内分泌治疗 + 化疗/新型ADC的多模态策略,才能真正延长生存并提升生活质量。
接下来,我们将从生物学机制、临床证据、指南共识 三个维度,系统梳理 HR⁺/HER2⁺乳腺癌的诊疗进展。
生物学特征与耐药机制
1. 组织学 “长相”:高分级、增殖旺盛
绝大多数HR⁺/HER2⁺肿瘤属于浸润性导管癌(IDC),病理分级多为III级。镜下可见细胞排列紧密、核异型性明显、核分裂象增多,并常伴散在钙化灶——这些都提示了高度增殖与更强侵袭性[3]。
2. ER与HER2 的“你来我往”——交叉激活[4]
• 正常情况下,雌激素(ER通路)可下调HER2表达;
• 当我们给予抗雌激素治疗(如他莫昔芬、氟维司群)时,HER2表达会被“反弹性”上调;
• 同时,HER2激活的PI3K/MAPK信号又会反向抑制ER转录活性。
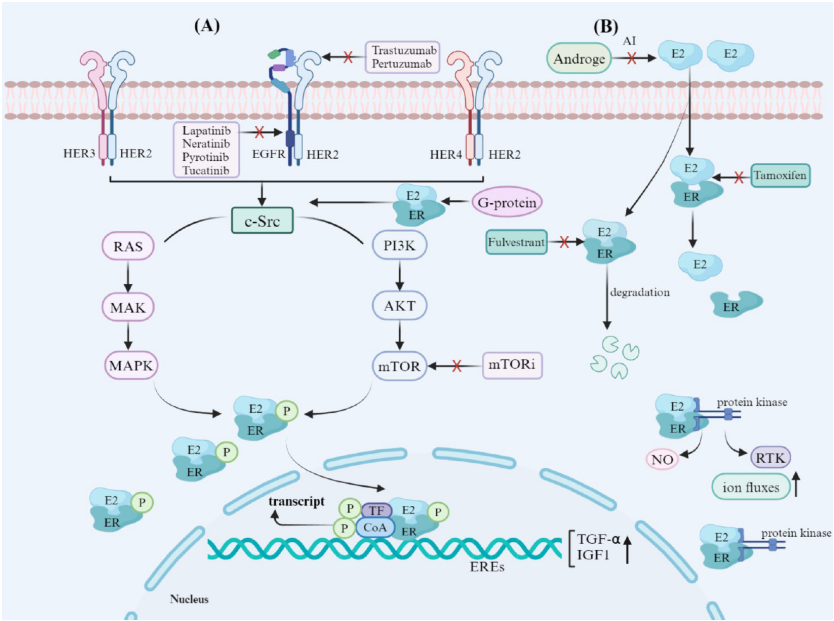
• 图1. 三阳性乳腺癌患者ER、HER2通路交叉激活[4]
结果就是:单纯内分泌抑制或单纯抗HER2都难以持久奏效[5]。
3. Ki-67与HER2同步升高,“双倍”高危
多项研究证明,TPBC中Ki-67高表达与HER2过度表达呈正相关。Ki-67高表达意味着细胞分裂加速;当两者并存时,无病生存期显著缩短,复发风险同步上升[6]。
4. 中国人群的基因组“指纹”
广东省人民医院廖宁教授对中国107例HER2⁺患者(HR⁺/HER2⁺占比60%)基因测序显示,TP53(76 %)、PIK3CA(49%)、CDK12(61%)是TPBC中最常见的高频突变[7]:
• TP53 失活 → DNA 修复缺陷,进展快;
• PIK3CA 激活 → PI3K/AKT 通路持续“开关”开启;
• CDK12 突变 → DNA 损伤应答紊乱,提示可能对 PARP 抑制剂敏感。
这些分子事件为PI3K/mTOR抑制剂、PARP 抑制剂、CDK4/6 抑制剂等联合策略提供了理论靶点。
HR⁺/HER2⁺乳腺癌兼具ER依赖性与HER2驱动性,二者相互“救火”导致单一通路抑制易耐药;再加上Ki-67高表达与多基因突变协同,决定了它既“难缠”又“可攻”。这也是临床上需要HER2靶向 + 内分泌 ± CDK4/6/PI3K/ADC 多靶联合、动态调整的生物学根源。
临床特征
1. “进攻性” ≠ “绝望”
HR⁺/HER2⁺ 肿瘤的生物学活跃度高,表现为肿块大、分级高、Ki-67 升高,但多项随访显示——总体预后并不逊色于单纯HER2阳性亚型。山东省立医院135例HER2阳性乳腺癌患者回顾分析提示:TPBC 患者 5 年无病生存率(DFS)为90 %,总生存率(OS)为96.7%;显著高于单纯HER2阳性患者(DFS为73.3 %,OS为82.7%)[7]。
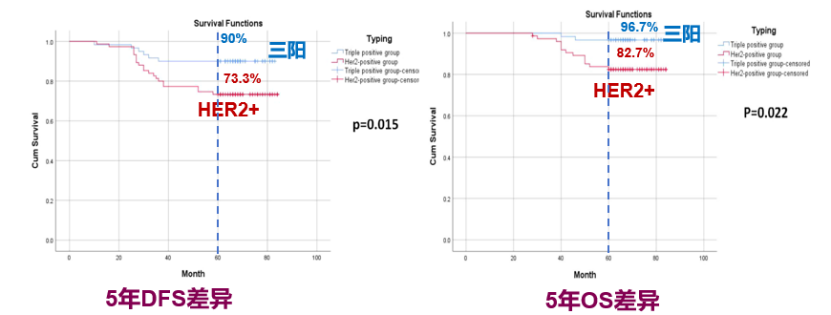
图2. 三阳性乳腺癌患者预后好于单纯HER2阳性患者[7]
2. 复发率略高于 Luminal A
Lee等对原发乳腺癌的综合分析中,TPBC 3年复发率6.5 %,而Luminal A为 4.0 %。虽然差距不算悬殊,但提示随访与辅助治疗仍有必要[8]。
3. 转移偏好:骨骼或内脏[9]
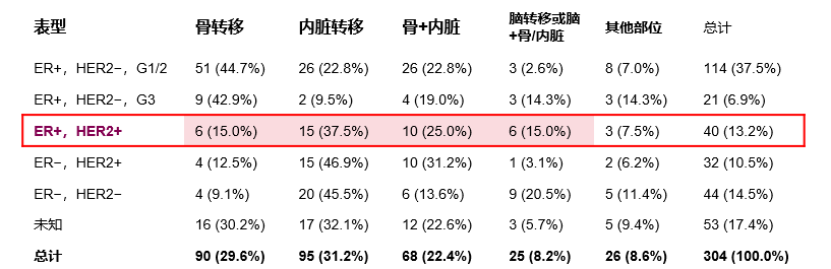
图3. 三阳性乳腺癌常见的转移灶是骨骼和内脏、其次是脑转移[9]
4. Ki-67与复发风险“联动”
Ki-67≥ 30%的三阳患者,其5年无病生存率可再下调8–10%[6]。
因此NCCN与CSCO指南都把Ki-67作为高危判定与CDK4/6抑制剂加用的重要依据。
治疗策略总览——“HER2 为锋,内分泌为盾”的多模态打法
1. 早期(I–III 期):先强后稳
在2025年NCCN指南V4版与2025年CSCO指南中,HR⁺/HER2⁺ 患者的新辅助首选是:曲妥珠单抗 + 帕妥珠单抗 + 紫杉类(可联蒽环)化疗。这一“化疗+双靶”组合不仅能显著拉高pCR率,还为后续治疗奠定极低残余病灶的起点[10、11]。
· 若术后未检出残余肿瘤:继续补足HER2靶向直至满1年,然后立刻接力内分泌治疗。
· 若仍有残余病灶:采用T-DM1 14 周期(1 类推荐);不能耐受者再回到曲妥珠单抗 ± 帕妥珠单抗。
· 内分泌细分:
绝经前 → 卵巢功能抑制 + TAM/AI;
绝经后 → AI 为基石,可为高危人群加用 CDK4/6 抑制剂(如阿贝西利,NCCN 2B级)。

图4. NCCN指南 2025 v4版对HR⁺/HER2⁺ 早期乳腺癌患者术前/辅助治疗推荐
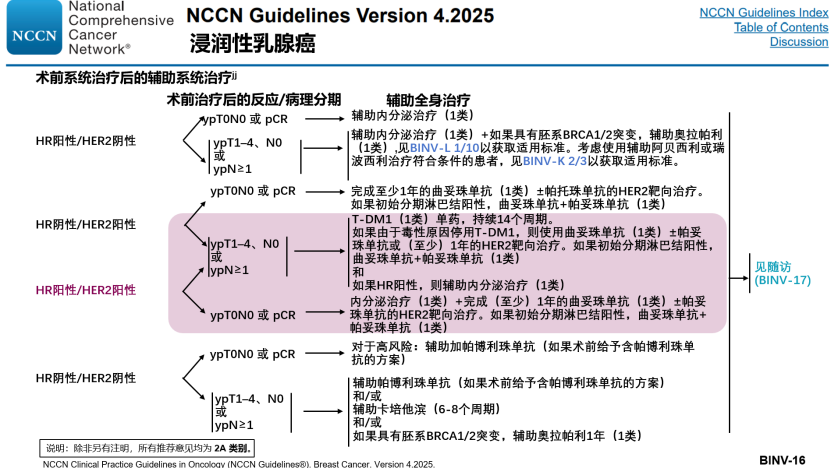
图5. NCCN指南 2025 v4版对HR⁺/HER2⁺ 早期乳腺癌患者术前系统治疗后的辅助系统治疗推荐

图6. NCCN指南 2025 v4版对HR⁺/HER2⁺ 早期乳腺癌患者全身辅助治疗推荐
这一阶段的关键词是 “短期极致杀伤 + 长期激素维持”:HER2靶向快速扫清有活力的克隆,内分泌疗法封堵潜伏残余。
2. 晚期/转移(IV 期):多线串联,持续HER2施压[10、11]
· 一线:仍是熟悉的 帕妥珠单抗+ 曲妥珠单抗 + 多西他赛/紫杉类化疗(图7)。在化疗停止后,可在曲妥珠单抗+帕妥珠单抗基础上加入内分泌治疗(图8)。
· 二线:NCCN指南将T-DXd(德曲妥珠单抗)置于优选地位;CSCO指南在可及性层面增补了吡咯替尼 + 卡培他滨(图9)。
· 三线:图卡替尼 + 曲妥珠单抗 + 卡培他滨(首选) 或T-DM1(图8)。
· 四线及以后:拉帕替尼、奈拉替尼、马吉妥昔单抗 及更多 抗HER2靶向/化疗/CDK 4/6 组合根据耐受与突变谱灵活切换。
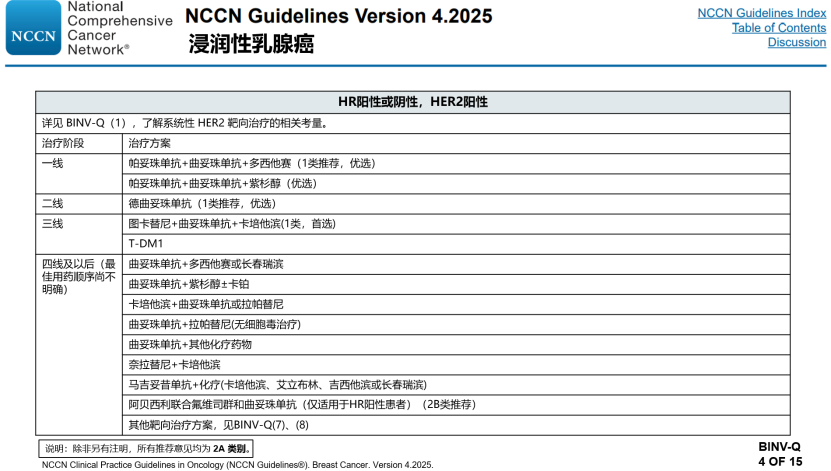
图7. NCCN指南 2025 v4版对HR⁺/HER2⁺ 晚期乳腺癌患者多线治疗的“排兵布阵”

图8. NCCN指南 2025 v4版对HR⁺/HER2⁺ 晚期乳腺癌患者系统治疗的用药推荐
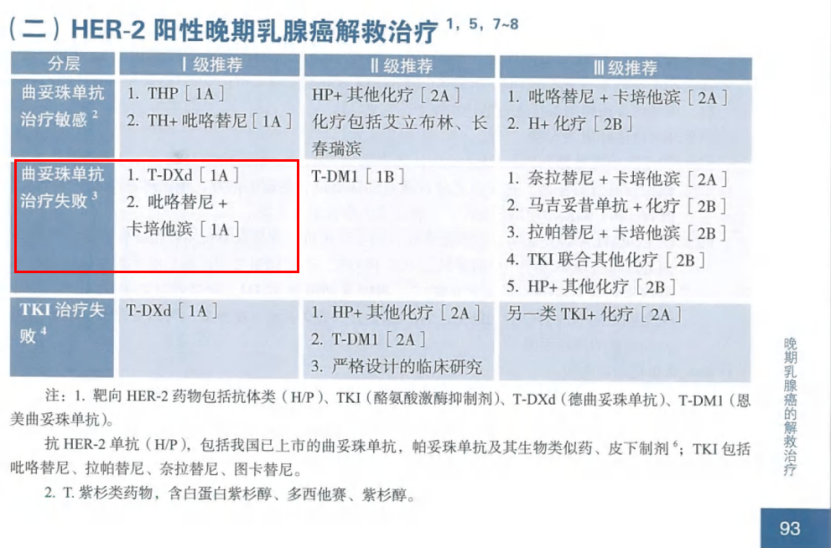
图9. CSCO指南 2025版对HER2⁺ 晚期乳腺癌患者二线I级推荐还包括吡咯替尼+卡培他滨
指南同样强调:在没有进展或不可接受毒性前,HER2阻断应持续不断(图10)。真正要停,是在多线失败且患者更需要姑息照护时。

图10. CSCO指南 2025版对HER2⁺ 晚期乳腺癌患者强调应尽量维持抗KER2靶向治疗
3. 新兴联合与未来方向
TPBC的“双通路”特点让多靶联合大有可为:
PI3K/mTOR 抑制剂、PARP 抑制剂、双抗-ADC 序贯、CDK4/6 抑制剂三联……一批 II–III 期研究正蓄势待发。加之ctDNA动态监测的普及,未来治疗切换有望更精准、更及时。
结语
面对HR⁺/HER2⁺乳腺癌,不要只选一面做“单押题”。唯有HER2靶向 + 内分泌双主线协同,并根据风险层级灵活嵌入化疗、CDK4/6 抑制剂、ADC/TKI,才能真正把“高增殖+双驱动”的TPBC驯服在可控轨道上。
参考文献:
[1] https://seer.cancer.gov/statfacts/html/breast-subtypes.html(查询日期:2025年6月日)
[2] Caldarella A, et al Crocetti E. J Natl Cancer Inst. 2015;107(4):djv031.
[3] Alzahrani W, et al. Cureus. 2019;11:e6458.
[4] Xie J, et al. Cancer Cell Int. 2025;25:77.
[5] Iancu G, et al. Rom J Morphol Embryol. 2017;58:21–6.
[6] Konecny G, et al. J Natl Cancer Inst. 2003;95:142–53.
[7] Chen B, et al. Endocr Relat Cancer. 2020;27(3):153–162.
[8] Lee HB, et al. J Breast Cancer. 2018;21(4):415–425.
[9] Kast K, et al. Breast Cancer Res Treat. 2015;150(3):621–9.
[10] NCCN Clinical Practice Guidelines in Oncology (NCCN Guidelines®). Breast Cancer. Version 4.2025.
[11] 中国临床肿瘤学会(CSCO). CSCO乳腺癌诊疗指南(2025版)[S]. 北京: 人民卫生出版社, 2025.
指南中可能含有未经许可的产品/适应症的信息,阿斯利康公司不建议您将产品用于未经许可的适应症。
审批编号:CN-164673, 过期日期:2026-07-23
仅供e学荟平台推送,仅供医疗卫生专业人士参考,不得转发或分享非医疗卫生专业人士。