指南看HFpEF诊断识别和标准化治疗管理
医脉通 2025.09.06

心内前沿
10条内容
从指南看HFpEF诊断识别和标准化治疗管理
中国心衰现状:高患病、高复发、高死亡
心力衰竭(HF)已成为我国最重要的心血管公共卫生挑战之一。据最新研究,我国≥25 岁成年人心衰患者总数高达1210万人,每年新增患者约297万人,呈持续增长趋势[1]。不仅患病率高,心衰还带来了沉重的医疗负担:患者每年平均住院3.3次,年均住院费用29746元,门诊费用达6023元,显著高于一般慢性病水平[1]。
更令人担忧的是其高死亡率。全国数据显示,心衰患者出院后30天、1年和3年的全因死亡率分别为2.4%、13.7%和28.2%,随着年龄增加死亡风险明显升高[2]。这表明心衰虽为“慢性病”,却具有“急性发作、快速恶化、高复发率”的特征,尤其对HFpEF(射血分数保留型心衰)人群提出更高的管理要求。
心衰是一种复杂综合征,病因多样、机制繁复
心力衰竭并非单一疾病,而是多种心脏病持续进展后的“终末通路”[3]。其核心定义是:心脏结构或功能的异常,使其在静息或运动时无法有效完成收缩和/或舒张,最终导致心输出量下降或心腔内压力升高,并引发一系列症状与体征。
常见病因包括:
• 冠心病、高血压、扩张型心肌病、瓣膜病 等心脏原发疾病;
• 糖尿病、慢性肾病、贫血 等非心血管基础病亦可加重病情。
发病机制涉及:
· 心肌损伤与重构;
· 电生理紊乱(心律失常);
· 诱发因素如感染、肺栓塞、容量过负荷等。
典型表现:
· 症状:呼吸困难、运动耐量下降、极易疲乏;
· 体征:肺部湿啰音、颈静脉怒张、水肿等体液潴留表现。
这也解释了为什么心衰诊断常常滞后,误判为肺部疾病或“老年乏力”。因此,正确识别其“综合征本质”是精准诊疗 HFpEF 的第一步。
从指南看变化:HFpEF正在走向“标准化管理”
近年来,随着SGLT2i等药物循证证据不断涌现,国内外心衰指南对HFpEF(射血分数保留型心衰)的诊疗态度正发生深刻转变。自2021年欧洲ESC指南首次将SGLT2i 纳入HFrEF的一线治疗方案起,全球多个权威指南陆续推进更新。
2024年版《中国心力衰竭诊断和治疗指南》进一步强化了HFpEF的诊疗框架,打破过去“仅限缓解症状”的管理局限,明确提出不再仅以射血分数为依据,而是聚焦结构功能异常、心内压升高等核心机制,推动“分类优化、诊断强化、治疗革新”的全面升级[4]。
指南更新——分类更精细:LVEF分层更新,HFpEF不再模糊
2024版中国心衰指南对左心室射血分数(LVEF)分类标准进行重大更新[4],更好反映心衰患者的病理异质性与动态变化。除了保留传统的HFrEF(LVEF ≤40%)与HFpEF(LVEF ≥50%)两端分类外,新增并重命名两个“中间地带”的亚型:
�� HFmrEF(射血分数轻度降低的心衰)
· LVEF在 41–49% 之间;
· 患者临床特征更接近HFrEF,治疗反应与预后亦相似;
· 明确作为独立分类,有助于早期识别并规范治疗。
�� HFimpEF(射血分数改善的心衰)
· 起初符合HFrEF(LVEF ≤40%);
· 随访中LVEF升至>40%,并相较基线改善≥10%;
· 常见于接受治疗后心脏结构逆转重塑的患者,是判断预后和药物持续使用价值的重要依据。
这一更新强化了对HFpEF的识别边界,避免临床将“模糊区间”一刀切归为HFpEF,促进更合理的治疗决策与科研分类。特别是HFmrEF,作为“动态窗”的中介群体,正日益成为精准治疗探索的关键靶点。
指南更新——诊断流程细化:更具可操作性的路径指导
2024版《中国心力衰竭诊断与治疗指南》在诊断流程上做出重大优化[4],首次将慢性心衰的诊断路径以图示形式明确呈现(图1),提高一线医生在真实世界中的操作便利性。
诊断评估强调“多源整合”,依赖病史、体格检查、实验室化验、心电图与超声心动图等多重信息。指南特别强调利钠肽(NT-proBNP/BNP)的早期筛查作用,推荐用于心衰筛查、诊断、严重程度判断及预后评估。如图所示,若血浆利钠肽水平升高,结合心电图异常与超声提示的心脏结构/功能异常,即可确诊心衰,并据LVEF分为HFrEF、HFmrEF和HFpEF。
对于利钠肽无法获得的特殊场景,指南建议“回归临床判断”,通过症状与超声综合评估心衰可能性。该流程图打通了“主观症状—客观指标—结构功能—分类判断”四大关键环节,为 HFpEF的识别提供更有力支持,也更适配基层和多学科会诊应用场景。
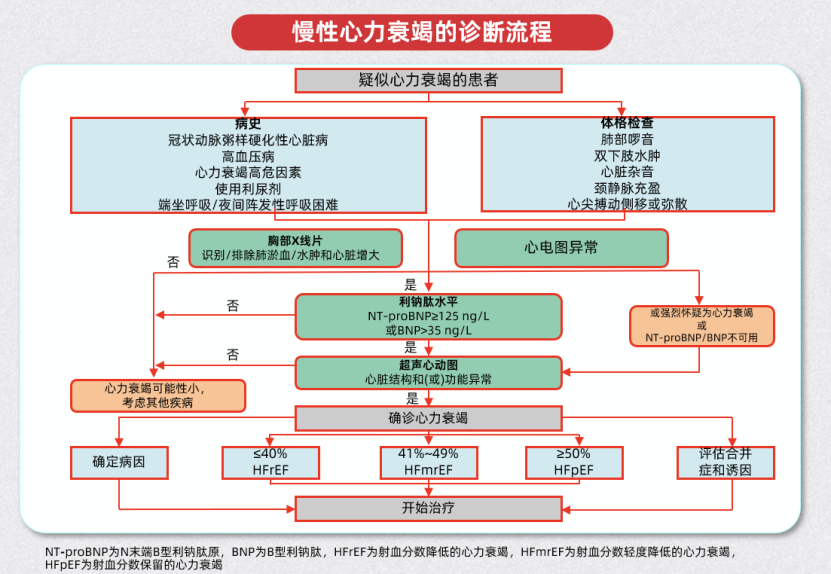
图1. 2024版《中国心力衰竭诊断与治疗指南》诊断流程更新
HFpEF诊断中的重点指标:利钠肽水平与超声参数
在2023年《射血分数保留的心力衰竭诊断与治疗中国专家共识》[5]中,明确推荐将利钠肽检测与超声心动图参数作为HFpEF诊断的重要依据,二者协同提高识别效率。
一方面,BNP≥35 pg/mL或NT-proBNP ≥125 pg/mL是HFpEF推荐使用的诊断阈值。在房颤患者中,该阈值进一步提高为BNP ≥105 pg/mL或NT-proBNP ≥365 pg/mL。相关研究表明,NT-proBNP >125 pg/mL 对HFpEF 的诊断灵敏度为85%,特异度为88%,具有较高准确性。专家共识将此推荐列为“推荐强度:强;证据质量:B”。
另一方面,超声心动图在HF分型与心脏结构功能评价中仍是核心工具。尤其E/e′ ≥15 被列为诊断HFpEF的舒张功能标志性指标。除了E/e′外,左房容积指数(LAVI)、左心室壁厚度(LVWT)等也常用于HFpEF的结构性支持。
因此,当前指南提倡临床医生在“陈述症状+体征”基础上,结合利钠肽水平与超声结果,多维度精准诊断HFpEF,提升识别效率并早期干预。
传统“金三角”治疗在 HFpEF 中疗效受限
尽管ACEI/ARB、β受体阻滞剂和MRA组成的“金三角”方案在HFrEF(射血分数降低的心衰)中疗效确切,但在HFpEF(射血分数保留的心衰)人群中未能显示明确的心血管终点获益。
· ACEI/ARB:I-PRESERVE 研究中,厄贝沙坦组与安慰剂组的心血管死亡率无显著差异(36.7% vs 36.3%,P=0.92)[6]。
· β受体阻滞剂:J-DHF 研究显示,卡维地洛未能显著改善心血管死亡或住院复合终点(卡维地洛组24.2% vs 对照组27.2%,P=0.87)[7]。
· ARNI:PARAMOUNT 试验中,沙库巴曲缬沙坦组虽在心功能指标上有所改善(NYHA评级提升,沙库巴曲缬沙坦 15.0% vs 缬沙坦12.6%,OR=1.45;,95% CI为1.13 to 1.86),但未显示心血管死亡率显著下降(沙库巴曲缬沙坦8.5% vs 缬沙坦8.9%,HR=0.95,95% CI为 0.79 -1.16)[8]。
· MRA:TOPCAT 亚洲人群亚组分析提示螺内酯组较安慰剂数值上略有优势(5.9 vs 6.6,每百患者年),但差异不显著(P=0.14)[9]。
上述结果说明:传统治疗策略在HFpEF中“药效边界”显现,亟需新的治疗靶点与机制干预路径。也正因如此,2024年新版指南才将SGLT2i纳入HFpEF “I A推荐”,推动“新四联”替代传统模式。
指南作出上述推荐的依据为:
• EMPEROR⁃Preserved研究结果显示,恩格列净使HFpEF患者的心衰住院或心血管死亡复合终点风险显著降低(恩格列净组13.8% vs 安慰剂组17.1%,HR=0.79,P<0.001);恩格列净安全性良好(SAE发生率:恩格列净组47.9% vs 安慰剂组51.6%,因AE终止治疗:恩格列净组19.1% vs 安慰剂组18.4%)。
• DELIVER 研究结果显示,达格列净可使HFpEF患者的心衰住院或心血管死亡复合终点风险降显著降低(达格列净组16.4% vs 安慰剂组19.5%,HR=0.82,P<0.01);达格列净安全性良好(SAE发生率:达格列净组43.5% vs 安慰剂组45.5%,因AE终止治疗:达格列净组5.8% vs 安慰剂组5.8%) [10]。
总结
心力衰竭发病率和死亡率持续攀升,HFpEF(射血分数保留的心衰)作为临床关注焦点,长期缺乏有效治疗手段。2024年发布的《中国心力衰竭诊断和治疗指南》对此进行关键更新,不仅细化心衰分类标准、强化HFpEF的识别诊断流程,还明确强调了病因鉴别、合并症管理等临床核心要点。
与此同时,指南首次将SGLT2i作为I类推荐纳入HFpEF治疗路径。
面向未来,HFpEF管理正逐步迈向规范化、精准化与个体化,“早识别、早干预”的理念已成为共识。中国医生在临床实践中应积极落实新指南精神,把握新药机遇,推动心衰治疗再上新台阶!
参考文献:
[1] 王华,柴坷,杨杰孚等. Prevalence and Incidence of Heart Failure Among Urban Patients in China.Circ Heart Fail.2021Aug.
[2] 王华,李莹莹,柴坷,杨杰孚. Lancet Glob Health.2024 Apr;12(4):e611-e622.
[3] 中华医学会,中华医学会杂志社,中华医学会全科医学分会,等. 中华全科医师杂志,2024,23(6):1-29.
[4] 中华医学会心血管病学分会, 等. 中华心血管病杂志. 2024;52(3):235-275.
[5] 周京敏, 等.射血分数保留的心力衰竭诊断与治疗中国专家共识 2023[J]. 中国循环杂志, 2023, 38(4): 375-393.
[6] Massie BM, Carson PE, McMurray JJ, et al. Irbesartan in patients with heart failure and preserved ejection fraction[J]. N Engl J Med, 2008, 359(23): 2456-2467.
[7] [Yamamoto K, Origasa H, Hori M, Investigators JD. Effects of carvedilol on heart failure with preserved ejection fraction: the Japanese Diastolic Heart Failure Study (J-DHF)[J]. Eur J Heart Fail, 2013, 15(1): 110-118.
[8] Solomon SD, McMurray JJV, Anand IS, et al. Angiotensin-Neprilysin Inhibition in Heart Failure with Preserved Ejection Fraction[J]. N Engl J Med, 2019, 381(17): 1609-1620.
[9] Pitt B, Pfeffer MA, Assmann SF, et al. Spironolactone for heart failure with preserved ejection fraction[J]. N Engl J Med, 2014, 370(15): 1383-1392.
[10] Solomon SD, et al. Dapagliflozin in heart failure with mildly reduced or preserved ejection fraction (DELIVER). Eur J Heart Fail. 2021;23(7):1217-1225.
[11] Solomon SD, et al. Dapagliflozin in heart failure with preserved ejection fraction. N Engl J Med. 2022;387(12):1089–1098.
审批编号:CN-163124, 过期日期:2026-07-23
仅供e学荟平台推送,仅供医疗卫生专业人士参考,不得转发或分享非医疗卫生专业人士。