2分钟教会你在CT上估算脑出血的出血量
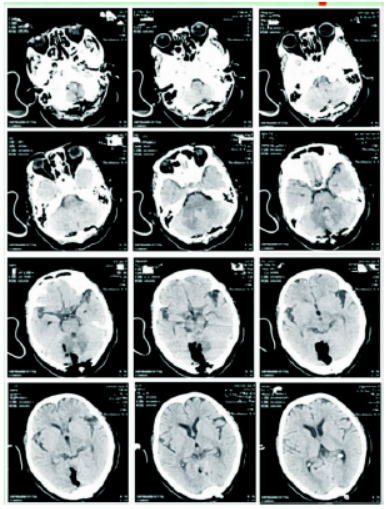
介绍了一种在CT上估算脑出血量的实用方法,通过公式出血量v = a×b×c÷2 进行计算,其中a为轴位图像上出血最大截面的最大长径,b为该层面垂直于长径的最大截径,c为层数×层厚。层数是轴位图像上能显示脑出血的层面数,层厚通常颅脑CT为5毫米(可询问放射科人员)。以左侧基底节区团块状出血灶为例进行演示计算,

00:02:03
垂体腺瘤手术相关脑桥外髓鞘溶解综合征1例
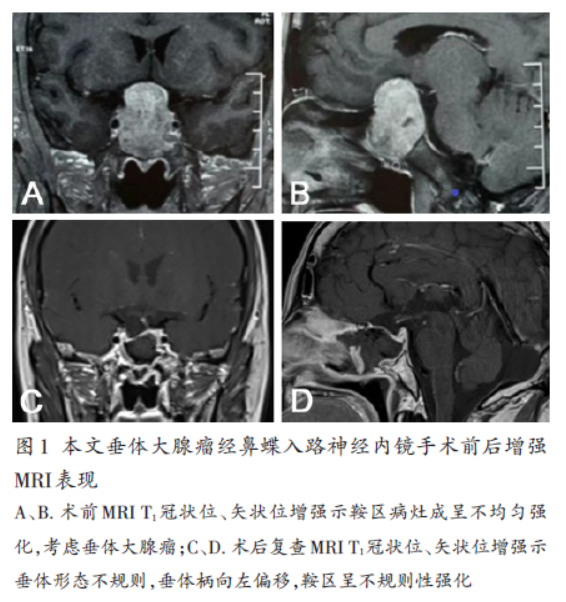
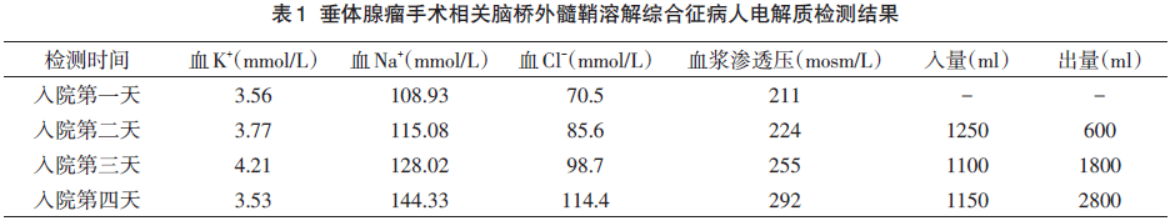
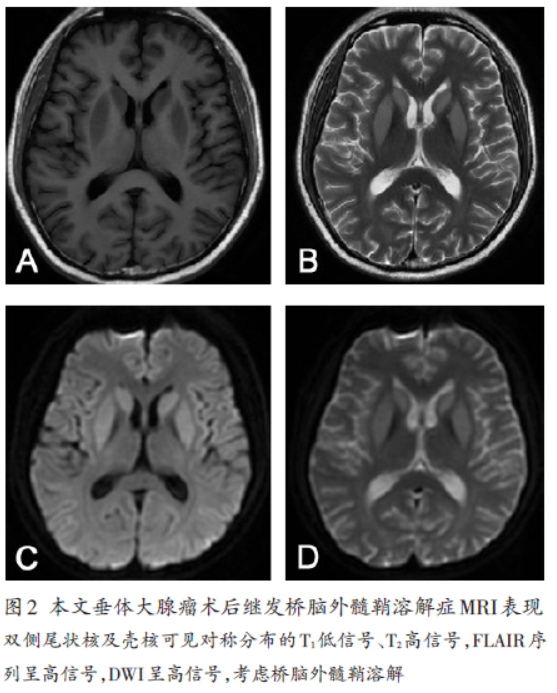
病史摘要:56岁男性,6个月前因右眼视物模糊确诊垂体大腺瘤并行经鼻蝶入路神经内镜手术。此次因术后6个月内2次意识丧失、间断发热2天入院,有小便频率及尿量减少情况,每日饮水约2000 - 2500ml。诊疗过程:入院查体体重增加8kg,右眼视力下降、颞侧视野缺损。血清电解质检查Na+为108.93 mmol/L等多项异常,血浆渗透压、尿渗透压、尿钠也有异常,头颅MRI符合垂体腺瘤术后
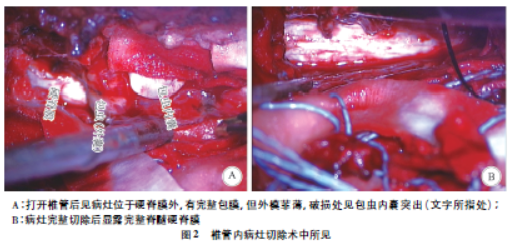
椎管内与胸腔沟通包虫病1例并文献复习
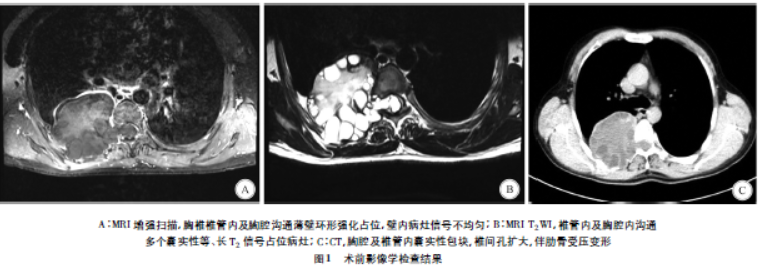
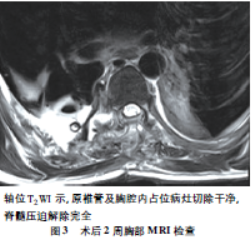
病史摘要:35岁藏族男性牧民患者,居住西藏那曲。主诉双下肢进行性麻木、无力伴大小便障碍7个月,入院前1年开始腰背部疼痛。曾接受藏医治疗、温泉泡浴无效。诊疗过程:查体显示双侧肋缘以下深、浅感觉消失等异常。术前MRI及CT检查发现胸椎6 - 7水平椎管内占位并与右侧胸腔沟通,椎体及肋骨骨质未破坏。手术经后正中直切后入路,先处理椎管内病灶,再由胸科医师处理胸腔病灶,术后病理确诊为包虫病。
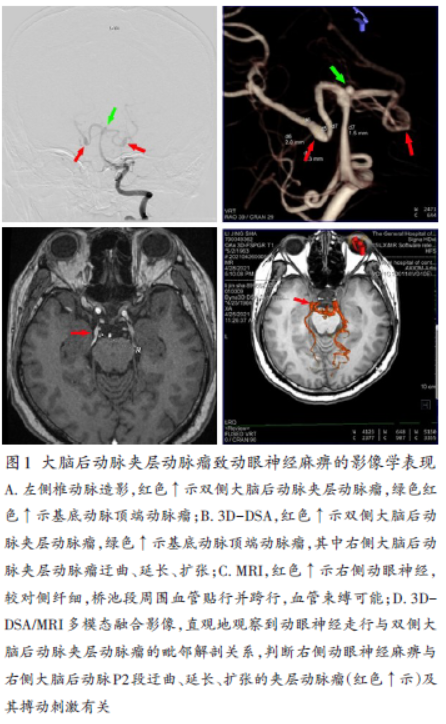
大脑后动脉夹层动脉瘤致动眼神经麻痹1例
病史摘要:57岁女性,突发右眼睑下垂伴视物重影3天入院。既往于当地医院检查发现双侧基底节区腔隙性脑梗死、双侧大脑后动脉P2段夹层动脉瘤及前交通段小动脉瘤。诊疗过程:入院查体包括神志、视力、瞳孔、眼球活动等情况。再次行DSA检查明确动脉瘤情况,MRI检查发现右侧动眼神经纤细等情况,经多模态融合影像判断动眼神经麻痹与右侧大脑后动脉P2段动脉瘤有关。考虑手术风险及动脉瘤自愈可能,与患者沟
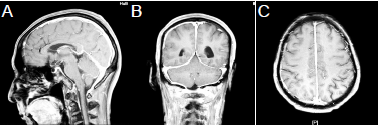
多形性黄色瘤型星形细胞瘤与癫痫1例报告并文献复习
病史摘要:10岁男性患儿,因“反复出现发作性意识障碍伴右手摸索样动作2个月”入院,发病后按癫痫用奥卡西平治疗无效,每周发作数次,每次持续2 - 3分钟。诊疗过程:查体无神经系统异常体征。头颅CT平扫未见异常,MRI平扫右颞叶中部可疑病变,增强扫描病变呈片状强化,PET - CT见病变区低代谢。脑电图检查捕捉到发作期和发作间期表现。经多学科评估后手术,术中见颞中回皮质略肿胀、颜色略黄
血管内介入取栓治疗静脉窦血栓1例
病史摘要:70岁女性,无明显诱因头痛及左侧肢体乏力,外院按高血压性脑出血保守治疗。2天后意识障碍加重,右侧肢体肌力下降,复查CT血肿增大,CTA提示上矢状窦后2/3段及双侧横窦显影差。诊疗过程:入本院查体神志不清等体征。入院CT提示左侧颞顶叶血肿,给予低分子肝素钠注射液,DSA显示上矢状窦后2/3段及双侧横窦不显影等。遂行上矢状窦介入取栓术,术后复查头部CT、DSA,调整用药,出院
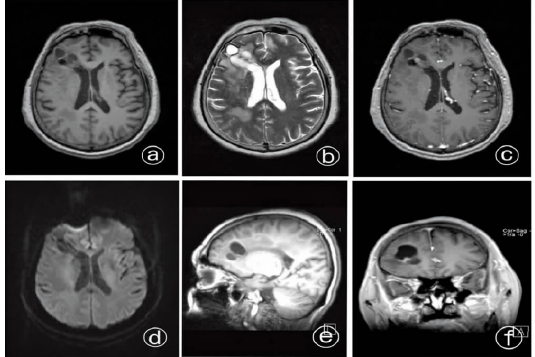
误认为胶质瘤的原发性小脑T细胞淋巴瘤1例分析
病史摘要:53岁女性患者,主诉言语不清40余天。既往有高血压、糖尿病、精神分裂症病史。诊疗过程:查体神志清楚、言语含糊,闭目难立等正常,四肢肌力、肌张力正常,病理征阴性。血常规、肝肾功能、电解质正常,胸部CT无异常。头颅MRI示右侧小脑上部肿块影,边界不清,周边有水肿带,增强后不均匀环形强化。手术切除肿瘤,病理结果经多家医院检查最终确诊为外周T细胞淋巴瘤。术后3个月随访,因患者有精
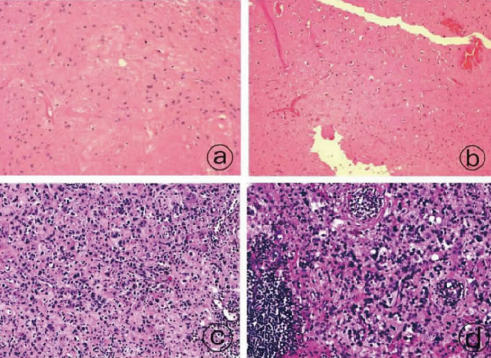
室管膜下瘤1例报告
病史摘要:69岁女性,确诊非霍奇金淋巴瘤1年余,主诉头痛伴头晕1个月。诊疗过程:3.0MRI颅脑增强示右侧额叶占位相关信号特征,周围有水肿区。查体神经系统无异常,血生化指标正常。术前诊断为淋巴瘤颅内浸润或星形胶质细胞瘤,行开颅手术,术中见肿瘤特征并切除部分组织。术后病理经多项检查,光学显微镜及免疫组化结果提示考虑室管膜下瘤(WHOI级),不除外混合性室管膜瘤/室管膜下瘤。
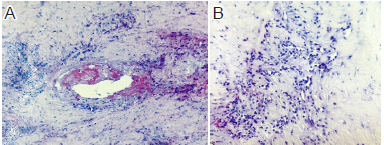
经治疗后头痛复发的肥厚性硬脑膜炎1例报道
病史摘要:62岁男性患者,主诉间断头痛1年、加重半年,伴右耳听力下降、耳鸣、失眠等,无恶心、呕吐等其他症状。头痛初为间断性,后持续存在,曾接受激素冲击及激素 + 硫唑嘌呤治疗。诊疗过程:入院查体生命体征正常,神经系统无明显异常体征。辅助检查包括多项指标未见异常,部分指标如CRP、血沉异常,脑脊液检查多项正常但蛋白、IgG指数有异常。自身抗体检测多项阳性。头颅MRI增强等影像学检查显
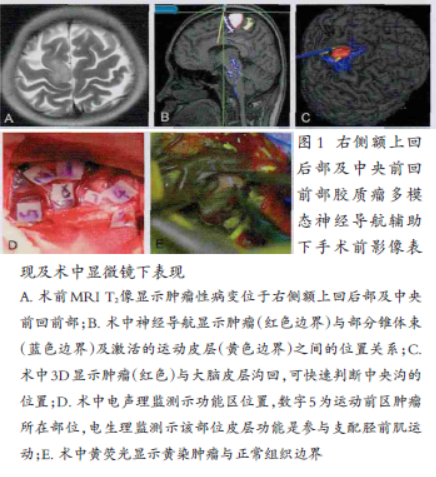
多模态神经导航辅助下手术切除脑运动区胶质瘤1例
病史摘要:31岁女性,因检查发现右侧额叶占位半年入院,入院查体未见阳性体征。诊疗过程:头颅MRI显示右侧额上回相关异常,病灶大小约7.5mm×5.5mm。磁共振弥散张量成像、磁共振血氧依赖性饱和成像、多模态神经影像融合等检查提供更多信息。术中采用头皮神经阻滞及丙泊酚等短效全麻药唤醒患者,运用多种技术如电生理监测、荧光显微镜等辅助手术。术后病理诊断为右额叶少突星形细胞瘤(WHO Ⅱ级